診療内容下部消化管(大腸)
診療内容 – 大腸
大腸がんは高齢化社会の進行、また食の欧米化のため、罹患数また死亡数が増加傾向にあります。大腸がんに対しては内視鏡治療、手術、化学療法、放射線治療が行われていますが、当科では手術、化学療法を中心として治療成績の向上に努めております。本ページでは腹腔鏡手術、また周術期化学療法を中心とした大腸がん治療についてご紹介させていただきます。化学療法の詳細は化学療法チームのページもご参照ください。
また当科では大腸がんのみならず、潰瘍性大腸炎、クローン病といった炎症性腸疾患に対する外科治療も行っており、そちらについても併せてご紹介いたします。
大腸がん
大腸、肛門疾患に対する診療において「低侵襲・根治・機能温存」をモットーとしており、大腸がんに対しては手術前に進行度や悪性度を十分に評価し、がんの根治度を保ちつつ低侵襲(腹腔鏡手術)、機能温存(排便・排尿・性機能温存)手術を行っております。また周囲臓器にがんの浸潤を認めるなど手術だけでは根治に至らない巨大腫瘍、また肝転移を含めた遠隔転移を伴うStageⅣ症例(Stageについては大腸がん基礎知識を参照)に対しては化学療法チームとの合同カンファレンスにて密に連携をとることで最適なタイミングでの外科治療を可能にしています。
大腸がんに対する腹腔鏡手術について
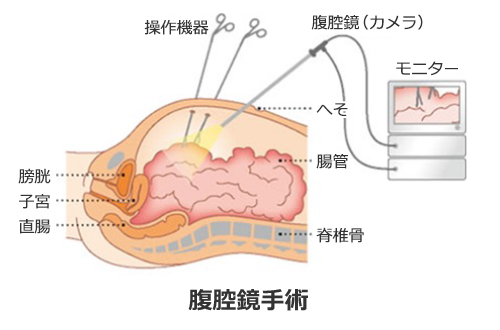
大腸がんの手術は他の消化器がんに比べて定型的に根治手術が行いやすく、当科では大腸がんに対してほとんどの症例で腹腔鏡手術を行っています。腹腔鏡手術の長所は、創が小さいことによる術後疼痛の軽減、整容性の確保、術後呼吸機能低下の軽減などがあげられます(図1)。特に近年は高齢者に対する大腸がん手術が増えており、術後の呼吸器合併症を発症した場合の重篤化を防ぐ上でも腹腔鏡手術術後の早期離床は非常に大きなメリットと考えています。また腹腔鏡手術では腹腔鏡(カメラ)を通して奥深くの組織を拡大した視野で観察することが可能なため、開腹手術よりも出血量が少なく安全な手術が可能です(図2)。
図1:腹腔鏡手術術後の腹部所見
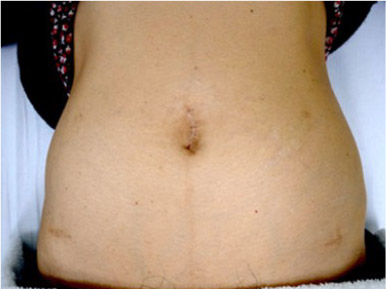
図2:腹腔鏡手術について
直腸がんの手術について
直腸がん手術は骨盤腔奥深くでの操作が必要となるため、大腸がん手術の中でも難易度が高いと言われています。周囲臓器として男性であれば前立腺、女性であれば子宮・膣が隣接しており、合併切除を行うこともあります。また骨盤腔では排尿、性機能に関係する神経が複雑に走行しており、手術の際に神経を損傷してしまうと排尿障害また勃起・射精障害がみられます。当科では直腸がん手術の経験が豊富であり、骨盤内の解剖を熟知しており、難易度が高い直腸がんに対しても根治性に加えて機能温存向上へたゆまぬ努力を続けています(図3、4)。
図3:直腸がん手術
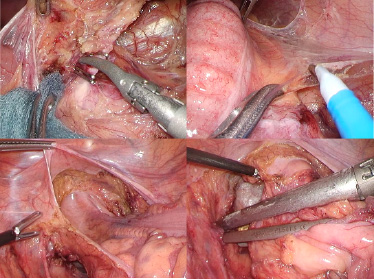
図4:側方リンパ節郭清
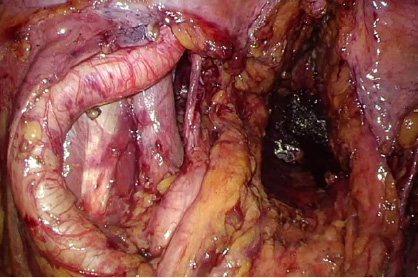
また直腸がん手術時に大きな問題となるのは肛門機能温存があげられます。排尿・性機能と同様に自然肛門を温存できるか否かは、術後の生活の質に大きく関わってきます。肛門機能温存の向上を目指して、経肛門的直腸間膜切除術(TaTME; Transanal Total Mesorectal Excision)を低位直腸がんに対して行っております(図5)。TaTMEは経肛門的に直腸を切離し、腹腔側と肛門側の2チームで直腸剥離を行う手術です(図6)。2チームで手術を行うため手術時間の短縮で患者さんへの手術侵襲の軽減、また通常の腹腔鏡手術では困難な男性、肥満、骨盤にはまり込むような巨大腫瘍、超低位の直腸がんに対する根治性と機能温存・肛門温存率の向上が期待されます。
図5:TaTMEの概略
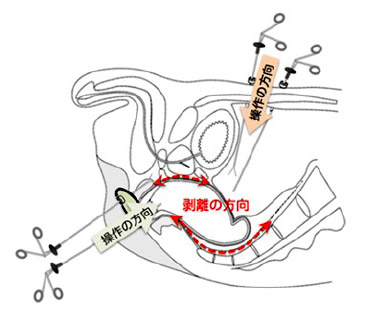
図6:TaTME手術風景
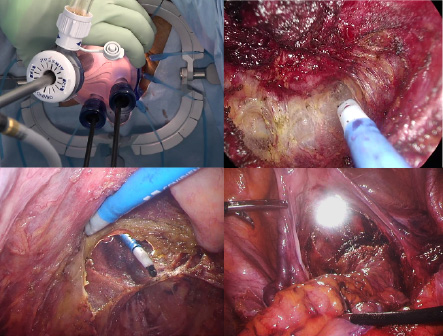
大腸がん手術における合併症予防
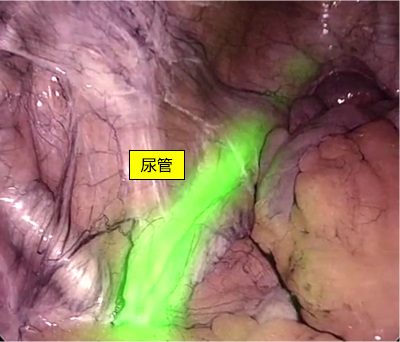
大腸がん手術において重篤な合併症のうちの一つとして縫合不全があります。大腸がん手術ではがんの病変を含む腸管を切除した後に、切除した腸管の口側と肛門側腸管の吻合を行います。その吻合部にて縫合不全が生じると、腹腔内に腸管内容物が漏れ、腹膜炎を引き起こし緊急手術が必要となります。縫合不全の原因の一つには吻合した腸管の血流不全があります。そこで当科では左側大腸手術を中心として吻合前にインドシアニングリーン(ICG)を用いた腸管の血流評価を行っています(図7)。またがんの悪性度が進行した場合周囲臓器へのがんの進展を認めることがあり、特に温存すべき尿管を損傷するリスクが高くなります。腹腔鏡手術では視認性は良好であるも、触覚が奪われているのが最大の弱点です。そこで蛍光尿管ステントを留置することで術中の尿管損傷を限りなく防ぐことが可能となります(図8)。
図7:ICGを用いた腸管血流評価
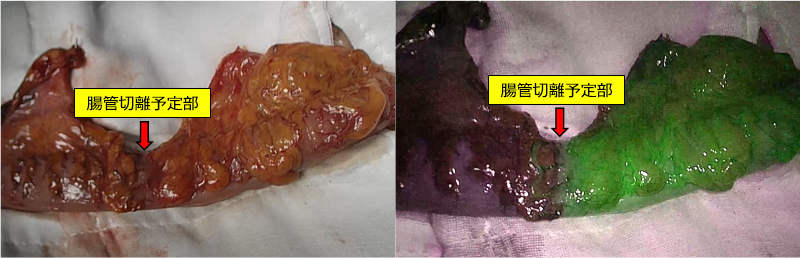
図8:蛍光尿管ステント留置による尿管損傷の予防
局所進行直腸がんに対する術前化学療法
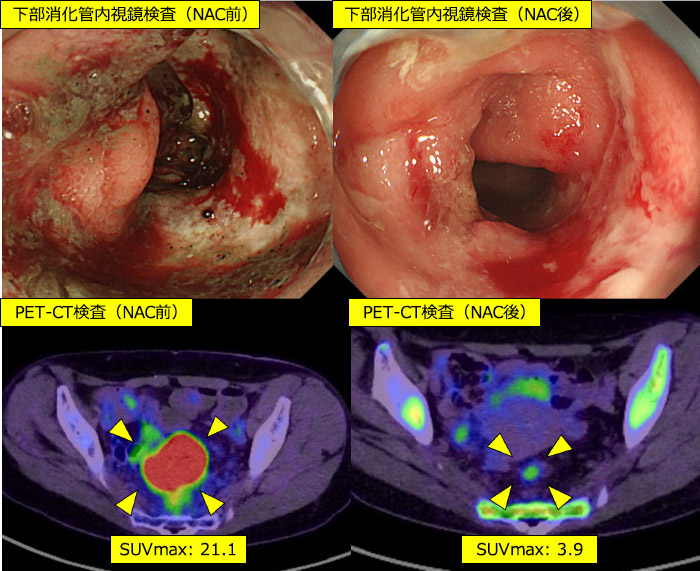
局所進行直腸がんに対しては海外では術前化学放射線療法が普及しています。近年国内では、遠隔転移の制御や生存率の向上を目指した術前化学療法(Neoadjuvant chemotherapy; NAC)の併用が試みられています。NACのメリットとしては、腫瘍縮小による切除マージンの確保、微小転移巣の早期治療、術前に行うため患者のコンプライアンスが高いことがあげられます(図9)。化学療法チームと連携することで、局所進行直腸がんの切除率、また根治性の向上に努めています。
図9:局所進行直腸がんに対するNAC
肝転移を含むStageⅣ大腸がんに対する集学的治療
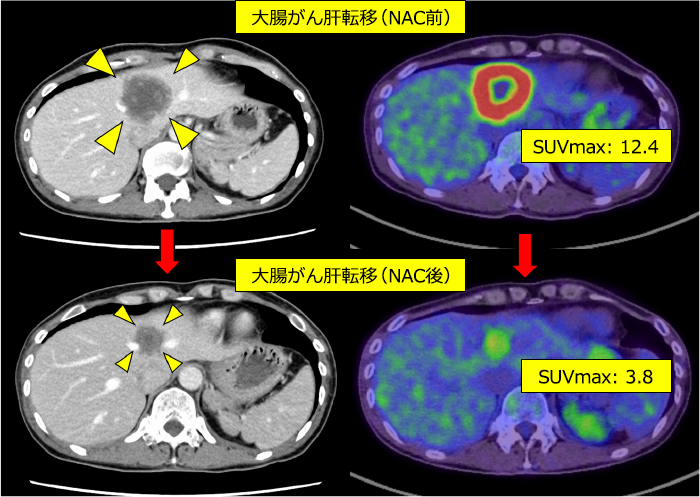
大腸がんは手術によって病変を完全に取り除くことで長期生存が得られる可能性があります。代表的なものとして大腸がん肝転移があげられます。近年は抗がん剤の進歩が著しく初診時に切除不能と判定された肝転移巣でも、腫瘍の縮小により根治切除(Conversion surgery)が可能となります。当科では肝胆膵外科、化学療法チームと相談しやすい環境にあり、適切なタイミングでの切除を常に検討することで患者さんにより良い医療を提供できることが可能となっております(図10)。
図10:大腸がん肝転移に対する化学療法
炎症性腸疾患(潰瘍性大腸炎、クローン病)について
潰瘍性大腸炎
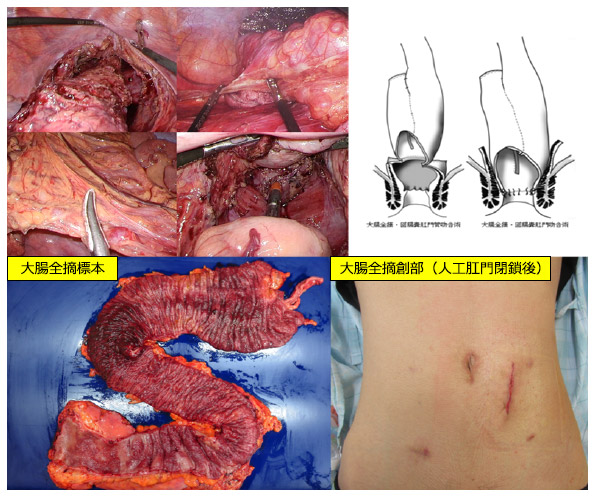
潰瘍性大腸炎は大腸に発生する原因不明の炎症性腸疾患です。内科的治療(保存的治療)は腸管の安静と、ペンタサ、ステロイドなどの薬物療法、白血球除去療法などがあげられ、10人中9人まではコントロール可能とされます。しかしながら、約一割の患者さんでは、中毒性巨大結腸症に至る劇症型、治療に反応しない難治性、再燃を繰り返し、入退院を余儀なくされる再燃緩解型、ステロイドから離脱できない持続型、などの理由により手術が必要となります。また診断から病悩期間が長い場合にはがんを合併することもあります。潰瘍性大腸炎に対する手術は大腸全摘、回腸嚢肛門(管)吻合(+一時的回腸人工肛門造設)が一般的です。回腸性大腸炎は悪性疾患と比べると若い患者さんが多いことから、現在潰瘍性大腸炎に対する大腸全摘術に対しても腹腔鏡を積極的に採用しております(図11)。
図11:潰瘍性大腸炎の手術
クローン病
クローン病は口から肛門に至る全ての消化管(胃・小腸・大腸・肛門)に飛び飛びに発生する厄介な炎症性疾患です。治療の基本は、腸管の安静であり、点滴による絶食や成分栄養剤の治療が中心となります。また、ステロイドや抗TNF-α抗体などが、用いられることもあります。
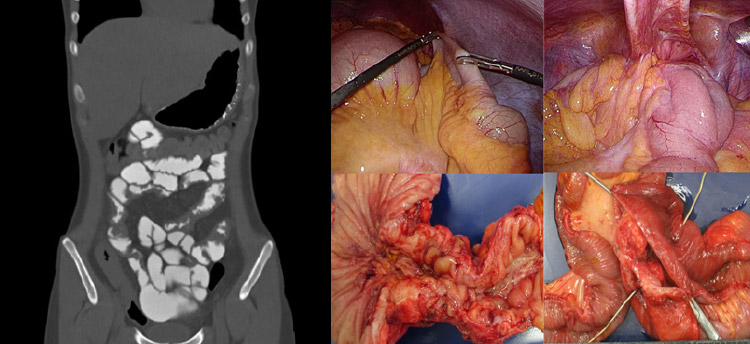
病変が進行し内科的治療では改善が乏しいときにだけ手術となります。しかしながら、悪いところを取り除いてもまた他の所に発生する可能性が高く、クローン病に対する外科治療はきわめて控えめに行う必要があります。また、複数回の手術が必要になる可能性があるため、可能であれば腹腔鏡の手術を行うことが望ましく、当科では可能な限り腹腔鏡の手術を行っています。クローン病は同時に多数の病変(狭窄、瘻孔、膿瘍形成)を認めることがあるため、術前にCTエンテログラフィを併施することで思わぬ病変に遭遇する率が減少しております(図12)。
図12:CTエンテログラフィ(左)、クローン病に対する腹腔鏡手術(右)
上記以外にも、良性疾患(虫垂炎、痔核など)を含めた幅広い大腸・肛門疾患に対して安全かつ確実な治療を行っております。何かお困りのことがありましたら、かかりつけ医にご相談の上当科初診外来を受診していただけますとチーム一丸となってお力添えさせていただきます。
当科における大腸がん手術の手術件数と成績
年度別下部消化管手術症例数
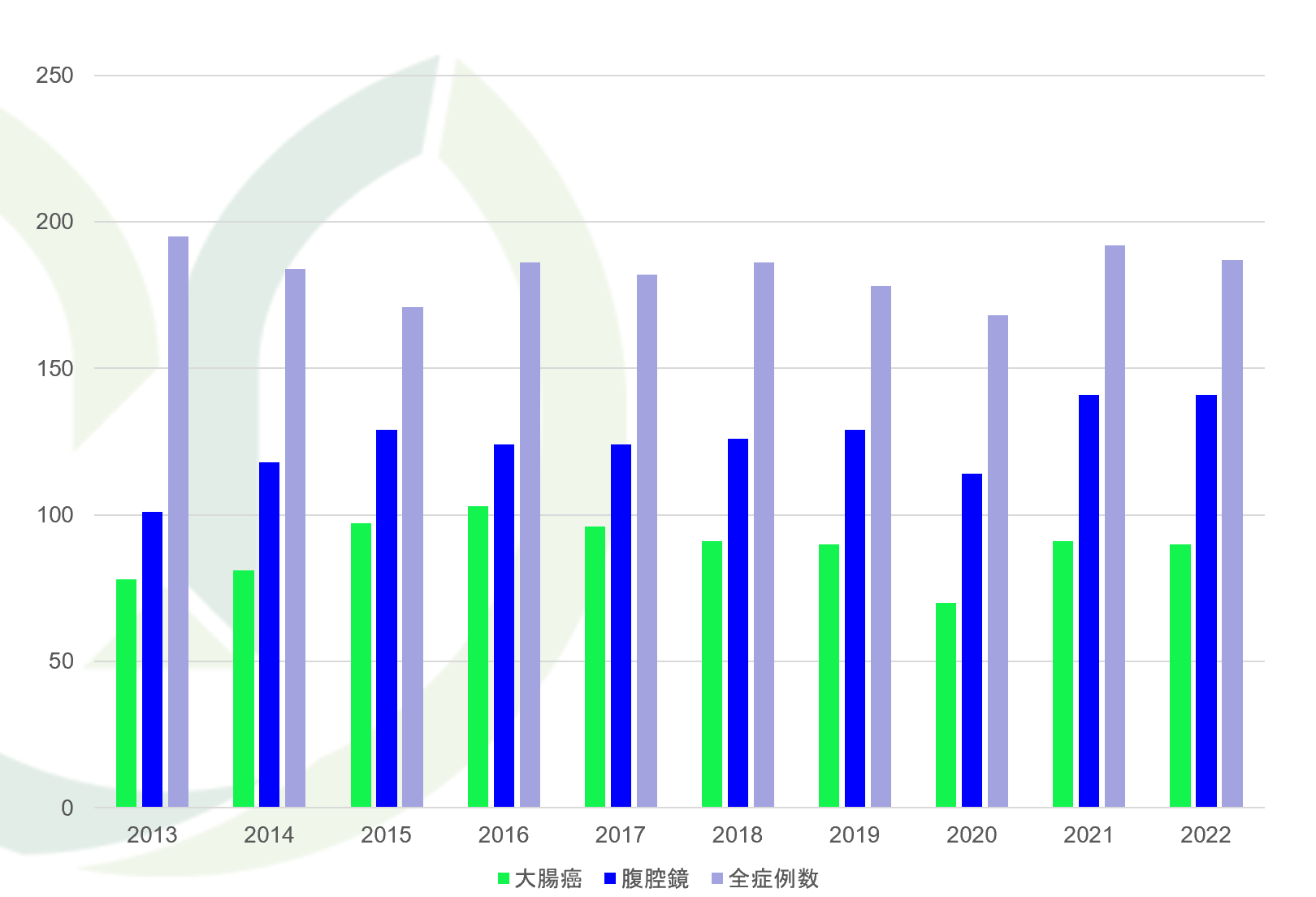
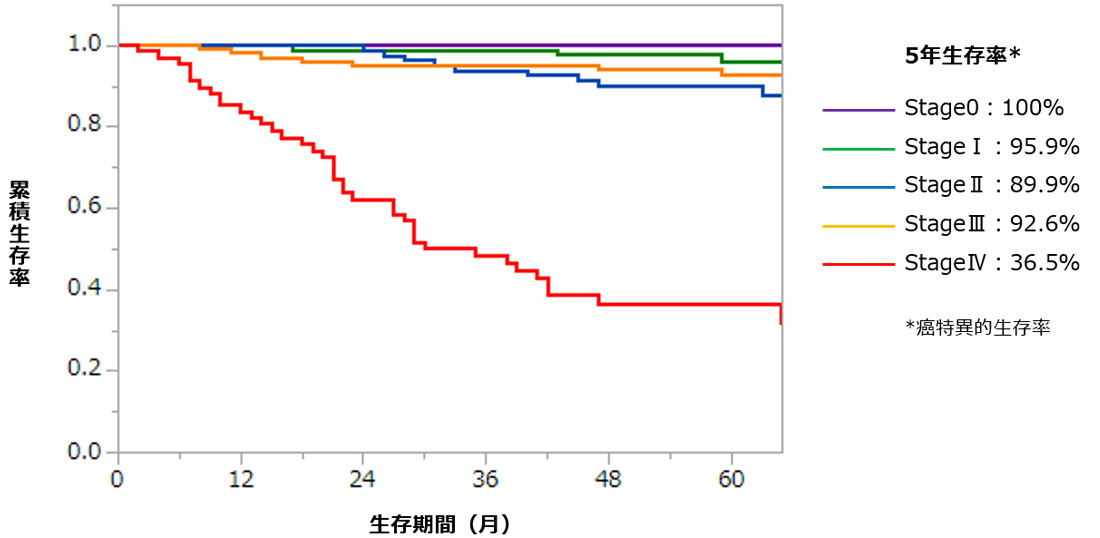
大腸がんにおける治療成績(実績)