各がんの基礎知識肝臓がん
肝臓がんの基礎知識
肝臓に発生する悪性腫瘍で、慢性的な肝臓の炎症やアルコールの過剰摂取が原因とされている。他のがんと比べて、正常な状態から自然発生することは少ない。また、炎症や初期のがんが発生しても自覚症状がないのが特徴である。
肝臓の構造
肝臓は右の肋骨下にある臓器です。成人で800g~1200gの重さがあり体重の約50分の1を占める体内にある最大の臓器です。
肝臓の働きは大きく3つあります。
- 食事から摂取した栄養を必要な成分に変化させる
- 体内に発生または体外から取り込んだ有害物質を分解する
- 食べ物を消化する胆汁(たんじゅう)の生成・分泌
これらの働きによって、私たちが摂取した食事は胃や腸で消化されたのち、肝臓を経由して血管から全身に栄養素として送られます。その後、栄養として吸収されなかった老廃物は再度肝臓へ戻り、再利用されます。
肝臓がんとは
肝臓がんは肝臓の細胞のがん化によって発症する「肝細胞がん」と、肝臓内を走行する胆管にできる「胆管細胞がん」があります。肝臓がんの9割は肝細胞がんで、一般的に肝臓がんは肝細胞がんを指します。*ここでは原発性肝臓がんについて説明します。
原発性の肝臓がんは年間で約4万人の人が発症しているとされており、女性に比べ男性に多く発症する傾向にあります。年齢からみると、50歳前後から増加を始め80歳前後の発症がピークとなっています。
日本においては、年代別ではC型肝炎ウイルスの感染率が高い1935年前後に生まれた人に多いがんです。一方、国際的にみると日本を含んだ東アジアに多いがんです。B型肝炎ウイルスの感染率が東アジア地域に多いことが関係しています。
肝臓がんは、早期発見が難しく治療の経過が悪いがんとされてきましたが、2000年以降肝臓がんに罹患する人は男女ともに減少傾向で、治療の成績も年々向上しています。
一方で、肝臓は肝動脈以外にも門脈という血管があり、血流量が多い臓器です。そのため、他の臓器への転移や逆に他の臓器から転移する頻度の多い臓器といえます。
肝臓がんの原因
肝臓がんの主な原因は慢性的な肝臓の炎症とされています(慢性肝炎)。日本では原因のうち最も多いのはC型肝炎ウイルスによるもので、全体の約60%を占めています。
次いでB型肝炎ウイルスによるものが約15%となっています。肝炎ウイルスにはAやEなど様々なものがありますが、肝臓がんに関連しているのはB型とC型の2つだけです。
これらのウイルスに長期的に感染すると、肝細胞が炎症と再生を繰り返し、次第に肝臓は固くなり肝硬変となります。この過程を経て、がん細胞に関連した遺伝子が突然変異を起こし、肝臓がんを発症します。
またこの他にも、多量の飲酒によるアルコールの摂取や喫煙によって肝細胞が障害されると、がんが発生するといわれています。近年では生活習慣の乱れから、肥満や糖尿病による脂肪肝から肝硬変、肝がんへと発展する「非アルコール性脂肪性肝炎(NASH)」が増加しています。
肝臓がんの症状
肝臓には自己修復・再生機能があるため、「沈黙の臓器」とも呼ばれます。そのため、肝臓に炎症や初期のがんが発生しても自覚症状がない場合がほとんどです。
肝炎から肝硬変へと進行し機能が低下すると、食欲減退、お腹の張り、黄疸などの症状がみられます。また肝硬変は、おなかに水が溜まる腹水や、本来は肝臓で代謝されるはずのアンモニアの蓄積によって意識障害や異常行動、昏睡などが現れる肝性脳症を引き起こします。
さらに、肝硬変によって肝臓内の門脈の流れが悪くなり、血液が食道や胃の静脈へ流れることで血管が腫れこぶのようになることがあります(胃・食道静脈瘤)。この静脈瘤が破裂すると吐血や下血といった致命的な症状が現れるので注意が必要です。
肝臓がん特有の症状は少ないですが、進行すると腹部の張りや痛み、しこりや圧迫感を感じ、貧血などが起こる場合があります。
肝臓がんの検査・診断
肝臓がんが疑われる場合、血液検査によって肝臓の働きを調べます。超音波検査やCT検査・MRI検査などの画像診断によって肝臓がんの有無を調べます。
1血液検査
肝臓障害がどの程度進んでいるかを測るAST(GOT)やALT(GPT)のほかに、アルブミンやコリンエステラーゼ、総ビリルビン、血小板といった項目を検査します。
また、血液検査では「腫瘍マーカー」というがんが作り出す特殊な物質を調べます。AFPやPIVKA-IIといった腫瘍マーカーを検査し、がんの発生の有無や場所、進行度を調べることが可能です。
これらの値が高い場合肝臓がんを疑いますが、肝臓がん以外の要素でも高くなる可能性もあり、腫瘍マーカーが高いからといって肝臓がんと確定するわけではありません。
2超音波検査
腹部に超音波を当てる検査で、肝臓がんの有無を調べる際には最初に実施します。この検査は患者さんへの負担も少なく、肝臓がんの早期発見に有効な検査です。
3CT・MRI検査
超音波検査によって肝臓がんが疑われた場合に実施されます。CTはX線、MRIは磁気を利用して検査します。がんの位置、大きさ、範囲、個数などを調べるのに効果的な検査です。
肝臓がんの治療法
肝臓がんの治療は、肝硬変の重症度、がんの数や大きさを考慮して決定されます。
1肝切除術
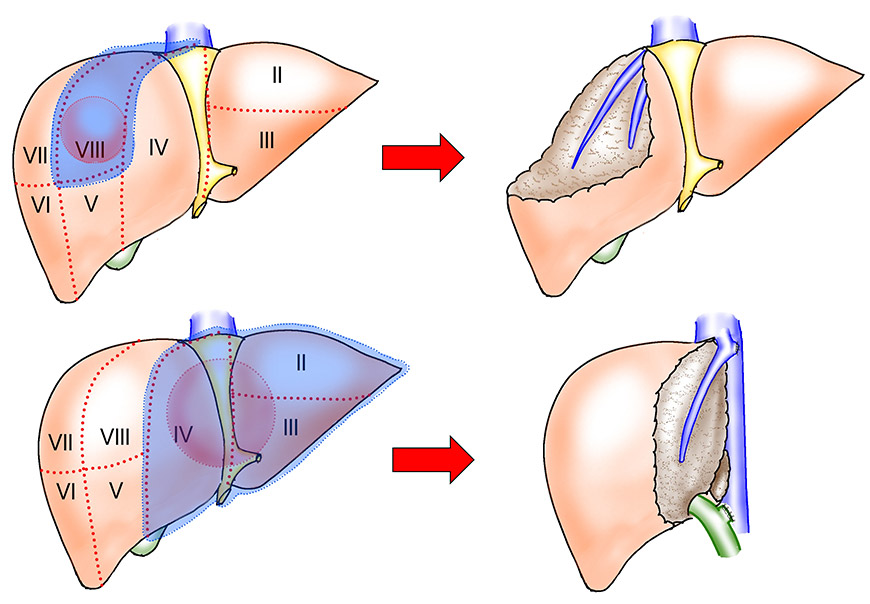
この治療法は肝細胞がんの根治性が最も期待できる治療法です。肝切除術は大きく分けると、肝臓を部分的に切除する「肝部分切除」(図1)と、脈管の区画に沿って切除する「系統的肝切除術」(図2)との2種類があります。
図1:肝部分切除
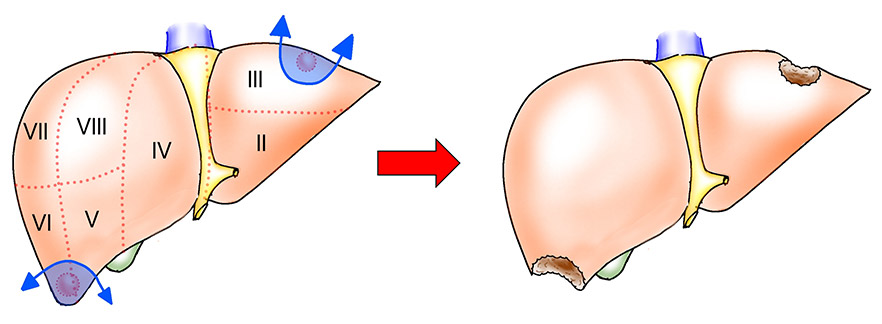
図2:系統的肝切除術
がんの大きさや位置、数や範囲を考慮してどちらの術式を実施するかを決定します。開腹や腹腔鏡での手術となるこの治療は身体への負担も大きく、切除後の肝不全のリスクもあるため適応かどうかを慎重に判断します。
2穿刺局所療法
穿刺局所療法は超音波などを利用しながら腫瘍にアプローチする治療法です。皮膚の上から実施する場合もあれば、開腹または腹腔鏡を利用して実施します。
代表的なものとしては以下の方法があります。
・ラジオ波熱凝固療法(RFA)
超音波ガイドやCTガイド下に電極針を腫瘍へ穿刺し、ラジオ波を照射してがんを焼却壊死させる方法です。一度の照射で広範囲を焼却できるのが特徴です。
・マイクロ波凝固療法(MCT)
RFAと同じよう穿刺し、マイクロ波を照射する方法です。RFAよりも照射範囲が広いことが特徴です。
・経皮エタノール注入療法(PEI)
乳がんのうち約20%~30%超音波装置を利用して針を刺し、エタノールによってがんを壊死させる方法です。RFAやMCTに比べ、がんの残存率や再発率が高いです。
現在はRFAが治療成績も良好となっており、穿刺局所療法の第一選択となっています。
3肝動脈カテーテル療法
肝動脈内にカテーテルを挿入し抗がん剤や血管を塞ぐ塞栓剤を注入する方法です。これによって血管からがんへと送られる酸素や栄養素などを遮断します。
手術や穿刺局所療法が適応外の場合に実施が検討されます。代表的な方法は肝動脈科学塞栓療法(TACE)で、根治的な治療が不可能となった肝細胞がんの中心的な治療となっています。
一方で血流量の多い「多血性肝細胞がん」であることが適応条件で、血流量の少ない早期の肝細胞がんには効果が期待できないという特徴があります。
4肝移植
肝移植はドナーから提供された肝臓を移植する治療法です。生体ドナーから肝臓の一部を移植する「生体肝移植」と、死亡したドナーから肝臓の一部または全部を移植する「脳死肝移植」があります。
日本では生体肝移植が実施されることが多く、海外では脳死肝移植が多くなっています。近年、日本でも脳死肝移植が増加傾向にあります。
どちらの方法も5年生存率は約80%となっており、他の治療法と比べ良好な治療経過が期待できます。一方で術後の腹膜炎や拒絶反応、感染症などのリスクがあります。
肝臓がんの予防
肝臓がんは他のがんと比べて、正常な状態から自然発生することは少ないがんです。そのため、ワクチン接種による肝炎ウイルスの感染予防、C型肝炎ウイルスに感染している場合の抗ウイルス治療は効果的です。
アルコール性肝炎や非アルコール性脂肪性肝炎の予防には、禁酒や適切な体重維持といった生活習慣の改善が必要です。
肝臓の異常の早期発見は、治療経過の向上や肝臓がん予防に効果的といわれています。脂肪肝や肝硬変を指摘された場合は、定期的な検査によって肝臓がんが発生した場合の早期発見に努めましょう。
